増えている大腸がん
近年、食の欧米化(肉の摂取、アルコール、野菜不足)や肥満の増加に伴い、大腸がんになる人や亡くなる人が増えています。
日本では、がんになる人の中で大腸がんが1位で年間13万人以上、がんで亡くなる人の中で大腸がんが2位で年間5万人が亡くなっています。
年齢ごとにみると、50歳を超えると大腸がんにかかる人が急増します。 また男性は女性の2倍、大腸がんにかかります。
大腸ポリープと大腸がん
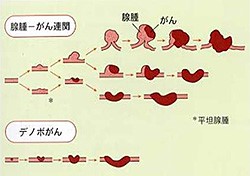 大腸がんの発生には、2通りのでき方があります。
大腸がんの発生には、2通りのでき方があります。
- ポリープが大きくなって、その表面にがんが発生して大きくなる(腺腫→がん)
- 正常の大腸粘膜から、突然がん細胞が発生して大きくなる(デノボがん)
多くは①のパターンで大腸がんが起こると考えられています。
良性のポリープが大きくなると、ポリープの表面からがん細胞が出てきます。
そして、がん細胞が粘膜に浸潤すると、血管やリンパ管を通じて全身(肝臓や肺など)に広がります。
大腸がんになる前の良性のポリープの段階で切除する事で、大腸がんになるリスクを軽減できます。
大腸がんの症状
 早期のがんの場合、自覚症状はほとんどありません。 がんが進行するにつれて、次のような症状が現れます。
早期のがんの場合、自覚症状はほとんどありません。 がんが進行するにつれて、次のような症状が現れます。
- 排便の変化→血便/下血/便が細くなる/便秘/便回数が増える
- お腹の変化→膨満感がある/腹痛/残便感がある/しこりを触れる
- 全身の変化→貧血/体重減少
大腸がんの予防
 予防には1次予防と2次予防があります。 1次予防は「がんになりにくい体質づくり」をすること。2次予防は「早期発見と早期治療で、がんによる死亡を抑える」ことです。
予防には1次予防と2次予防があります。 1次予防は「がんになりにくい体質づくり」をすること。2次予防は「早期発見と早期治療で、がんによる死亡を抑える」ことです。
1次予防としては食生活の改善(野菜を多く摂ること)や運動(1日20分以上歩くこと)などがあります。(ただしこれだけでは十分ではありません。)
加えて2次予防では、便潜血検査を受けることがあげられます。便潜血検査を年1回受ける事で、死亡率を60~80%下げることが報告されています。
便潜血検査で陽性が出れば、大腸カメラを受けて、大腸ポリープがないか確認することが大切です。ポリープがあれば良性のときに切除しましょう。
便潜血検査についてこちらで詳しく解説しています。
大腸がんのよくあるご質問
大腸がんの初期症状はありますか?
実は「初期」の大腸がんという定義はありません。「早期」大腸がんとは、がん細胞が粘膜表面にとどまっている状態を指し、この場合はほとんど症状が出ることはありません。
大腸がんが進行すると、血便、お腹の張り、残便感、便が細くなるなどの症状が出てきます。
血便があると大腸がんですか?
血便の原因には、痔、腸炎、大腸ポリープ、大腸がんなどがあります。
40歳を超えて血便が出た場合は、一度は大腸カメラを受けておくことをお勧めします。
下痢がつづきます。大腸がんの可能性はありますか?
大腸がんでも、下痢や便回数の増加が起こることがあります。症状が1~2週間続く場合は、消化器内科を受診してください。
便が細くなるのは、大腸がんのサインですか?
大腸がんで腸が狭くなると、便が細くなることがあります。40歳を超えて便が細くなってきた場合は、大腸カメラを受けておくことをお勧めします。
大腸がんは何歳から増えますか?
50歳以上で増えますが、近年は30~40代でも増加しています。
40歳を過ぎたら、一度大腸カメラを受けておくことをお勧めします。
大腸がんでも痛みが全くないことはありますか?
あります。早期の大腸がんではほとんど症状がありません。
また腸粘膜には痛みを感じる神経がないため、腫瘍そのものによって痛みが出ることはほとんどありません。
大腸がん検診はどのようなものですか?
一般的な大腸がん検診は、便潜血検査(便に血が混じっていないかを調べる検査)が基本です。2日に分けて検査を行います。
なお、1日でも陽性であれば異常と判断され、大腸カメラによる精密検査が必要です。
症状がなくても便潜血検査は受けたほうがいいですか?
はい。便潜血検査は、40歳を超えたら年に1回受けることが推奨されています。
大腸がんでも約半数は無症状のため、定期的な検診が重要です。
なお、検診は「症状がない方」が対象です。症状がある場合は、検診ではなく保険診療での受診が必要です。
便潜血検査が陽性でした。大腸がんの可能性はありますか?
便潜血検査陽性の方のうち、約3%で大腸がんが発見されるという報告があります。
便潜血検査が陰性なら大腸がんはありませんか?
いいえ。大腸がんでも出血していない場合は、便潜血検査が陰性となることがあります。
ただし、定期的に便潜血検査を受けることで早期発見につながり、大腸がんによる死亡率を下げる効果があります。
大腸がんの原因はありますか?
大腸がんの多くは、腺腫と呼ばれる良性ポリープが原因です。
腺腫ができる明確な原因は分かっていませんが、喫煙、肥満、食物繊維不足、赤身肉の摂りすぎなどは大腸がんのリスクを高めるとされています。
大腸がんは予防できますか?
大腸ポリープを大腸カメラで切除することが、最も効果的な予防法です。90%予防できるという報告があります。
ポリープ切除術が大腸がん予防につながります。食生活や運動も大切ですが、予防効果には限界があります。
家族に大腸がんがいるとリスクは高いですか?
はい。1親等(親・兄弟)に大腸がんがある場合、リスクは2~3倍に上昇します。
40歳未満でも、早めの大腸カメラを推奨します。
大腸がんと大腸ポリープの違いは?
大腸ポリープとは、粘膜が出っ張った形態を指します。
一方、大腸がんは組織学的にがん細胞を認めたものです。
大腸ポリープが大きくなると、大腸がんになる可能性が高くなります。
大腸がんは大腸カメラで見つかりますか?
はい。大腸カメラは最も精度が高く、大腸がんを早期発見できる検査です。
また、組織検査を行うことで大腸がんの確定診断が可能です。
大腸カメラ以外で、大腸がんは見つけられないのですか?
はい。大腸がんの最終的な診断ができるのは大腸内視鏡検査のみです。
CTや腫瘍マーカーでは、大腸がんの確定診断はできません。
腫瘍マーカーで、大腸がんは分かりますか?
分かりません。大腸がんに特異的な腫瘍マーカーはなく、大腸がんでも腫瘍マーカーが陰性となることがあります。
逆に、腫瘍マーカーが陰性でも、大腸がんを含めてがんが存在しないとは限りません。
大腸がんの治療法は?
大腸がんの治療は、がんの広がりやステージによって異なります。
内視鏡治療、外科手術、抗がん剤治療、放射線治療などがあります。
治療方針はガイドラインで定められており、全国でほぼ統一された治療が行われています。
大腸がんは早期で発見されれば治りますか?
はい。早期大腸がんであれば、内視鏡治療のみで完治します。予後も非常に良好です。
大腸がんと診断されました。治りますか?
ステージによって異なりますが、早期に発見できれば完治を目指せる病気です。
大腸がんの5年生存率は、ステージⅠで約94%、一方ステージⅣでは約19%まで低下します。
早期発見が非常に重要です。
大腸がんの手術で人工肛門になりますか?
直腸で肛門に近い部位にがんがある場合、人工肛門が必要になることがあります。
ただし近年は放射線治療などの進歩により、人工肛門を回避できるケースも増えています。
専門病院で十分な検査と治療を受けることが大切です。
大腸がんの手術はどの病院がいいですか?
大腸がんの治療は、症例数が多く治療に慣れている病院がお勧めです。
また、術後の定期的なフォローが必要となるため、通いやすい病院であることも重要なポイントです。











